胃がんの診断について
胃がんの進み具合(臨床病期:ステージ)により治療法が異なってきます。
よって正確な診断を早急に行う必要があります。胃カメラ、胃造影検査、CT検査、
場合によっては超音波内視鏡検査、注腸造影検査、MRI検査、PET-CT検査を行って診断します。
当院では消化器外科医、消化器内科医、腫瘍内科医、放射線科医が常に緊密に連携しており、
いつでも相談できる体制で診療に当たっています。
よって正確な診断を早急に行う必要があります。胃カメラ、胃造影検査、CT検査、
場合によっては超音波内視鏡検査、注腸造影検査、MRI検査、PET-CT検査を行って診断します。
当院では消化器外科医、消化器内科医、腫瘍内科医、放射線科医が常に緊密に連携しており、
いつでも相談できる体制で診療に当たっています。

胃がんの治療について
基本的には進み具合(臨床病期:ステージ)に応じて、胃がん治療ガイドラインに沿った標準治療を行います。
内視鏡的治療
病変が浅く、リンパ節への転移する可能性のきわめて小さい胃がんに対する治療としては、内視鏡的粘膜切除術、内視鏡的粘膜下層切除術が代表的です。予想より深いところまでがんが及んでいたり、血管やリンパ管に入り込む場合では、リンパ節に転移している可能性が高くなりますので、外科手術の適応となります。
外科治療(手術)
最も有効で標準的な治療です。胃の切除に加えて周りのリンパ節を切除します。胃の切除する範囲は、がんの局在や病期から決定し、胃の切除範囲に応じて、食べ物の通り道を作り直します(消化管再建)。胃切除の範囲は局所切除術、分節切除術、幽門側切除術、噴門側切除術、全摘術を行っています。
しかしながら腹膜播種や遠い臓器やリンパ節に転移などが明らかな場合など主にステージIVに分類される患者さんに負担をかけてリンパ節を切除をしても延命効果が期待できないため、がんを含めた胃切除のみを行う場合もあります。これは主病巣をおいておくと出血が止まらなくなったり、がんが大きくなって胃の狭窄を来し、食事が口から摂れなくなったりすることを避けるために行うものです。
さらに主病巣の切除すら困難な場合は食物が通るようバイパスをつくる手術が行われる場合もあります。このような手術は姑息的手術と呼ばれています。また十分根治手術可能と思われても、患者さんの状態や合併症によって手術を縮小せざるをえない場合もあります。
しかしながら腹膜播種や遠い臓器やリンパ節に転移などが明らかな場合など主にステージIVに分類される患者さんに負担をかけてリンパ節を切除をしても延命効果が期待できないため、がんを含めた胃切除のみを行う場合もあります。これは主病巣をおいておくと出血が止まらなくなったり、がんが大きくなって胃の狭窄を来し、食事が口から摂れなくなったりすることを避けるために行うものです。
さらに主病巣の切除すら困難な場合は食物が通るようバイパスをつくる手術が行われる場合もあります。このような手術は姑息的手術と呼ばれています。また十分根治手術可能と思われても、患者さんの状態や合併症によって手術を縮小せざるをえない場合もあります。
腹腔鏡下胃切除術
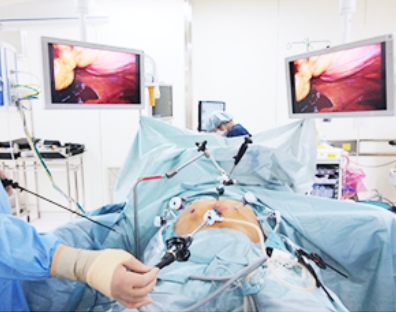
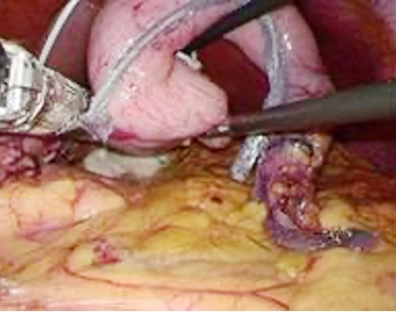
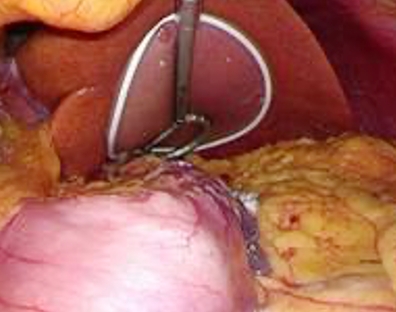
当院では早期がんに対しては、原則的に腹腔鏡下に行う方針としております。2002年から導入し、現在では手術症例の半数で腹腔鏡手術を行っています。腹部に1cm程度の穴を4-5カ所あけて、腹腔鏡というカメラで観察しながら胃の切除を行います(写真1、2-1、2-2)。 手術を行う前にはあらかじめCT画像を3D加工した画像を構築することにより、手術時の解剖の把握可能で、術前より手術のシミュレーションを行っています。
これにより、より安全で精度の高い手術が行えるように努めています。手術室には6台の高精度モニターを兼ねそろえ、カメラシステムは3社で5種類のカメラを使用可能であり、最近では奥行きの見えやすい3Dカメラを用いた腹腔鏡を導入し、手術の精度向上に期待ができます。
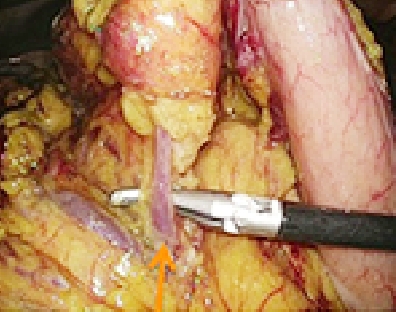
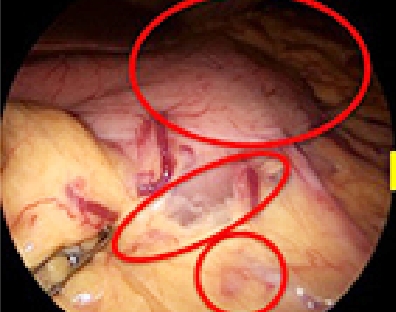
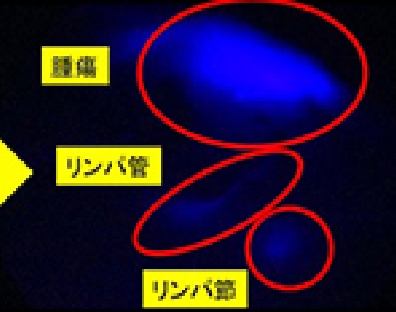
またより低侵襲(体に負担の少ない)手術として、内視鏡と腹腔鏡を組み合わせた、内視鏡医との合同手術も導入しています。ICG蛍光色素を探知できるICGカメラを搭載したカメラにより、腫瘍の範囲やリンパ節転移の有無を同定し、より最小限の胃の切除を行う方法も導入しています(写真3-1、3-2)。胃を切除した後は食事が通るように再建をしなければならないのですが、この消化管再建を4-5cmの小さい開腹創から行います。
最近では腹腔内ですべてを行う、完全腹腔鏡手術を行っております。手術創が小さくすむと痛みが少なく、術後の回復が早いため、少しでも患者さんの負担を軽減するためにこのような術式を取り入れています。
これにより、より安全で精度の高い手術が行えるように努めています。手術室には6台の高精度モニターを兼ねそろえ、カメラシステムは3社で5種類のカメラを使用可能であり、最近では奥行きの見えやすい3Dカメラを用いた腹腔鏡を導入し、手術の精度向上に期待ができます。
またより低侵襲(体に負担の少ない)手術として、内視鏡と腹腔鏡を組み合わせた、内視鏡医との合同手術も導入しています。ICG蛍光色素を探知できるICGカメラを搭載したカメラにより、腫瘍の範囲やリンパ節転移の有無を同定し、より最小限の胃の切除を行う方法も導入しています(写真3-1、3-2)。胃を切除した後は食事が通るように再建をしなければならないのですが、この消化管再建を4-5cmの小さい開腹創から行います。
最近では腹腔内ですべてを行う、完全腹腔鏡手術を行っております。手術創が小さくすむと痛みが少なく、術後の回復が早いため、少しでも患者さんの負担を軽減するためにこのような術式を取り入れています。


ロボット支援下胃切除術
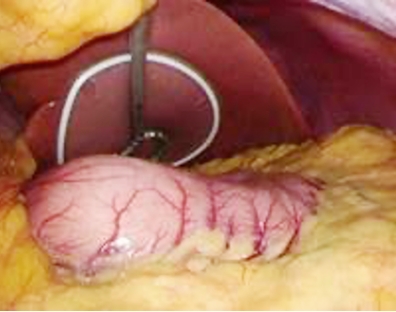
当院では手術支援ロボット「Da Vinci」を使用したロボット支援下胃切除術、胃全摘術を2021年より導入しております。ロボット支援下手術では3D画像で微細な解剖をとても明瞭に見ることが可能となり、自由に動く多関節ロボットアームにより、手ブレを抑え、繊細で精密な手術操作が可能となりました(写真4)。
ロボット支援下手術は従来の腹腔鏡下手術より合併症が少ないことが報告されており、腹腔鏡手術、開腹手術に比べてより負担の少ない手術と考えられます。
ロボット支援下手術は保険適応での手術が可能となっています。当科では可能な場合は積極的にロボット支援下手術を行っており、安全で確実な手術を提供できるようにしております。
ロボット支援下手術は従来の腹腔鏡下手術より合併症が少ないことが報告されており、腹腔鏡手術、開腹手術に比べてより負担の少ない手術と考えられます。
ロボット支援下手術は保険適応での手術が可能となっています。当科では可能な場合は積極的にロボット支援下手術を行っており、安全で確実な手術を提供できるようにしております。
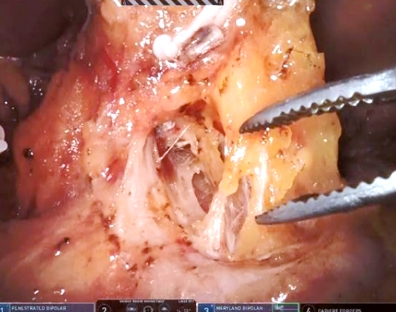
写真4

治療成績
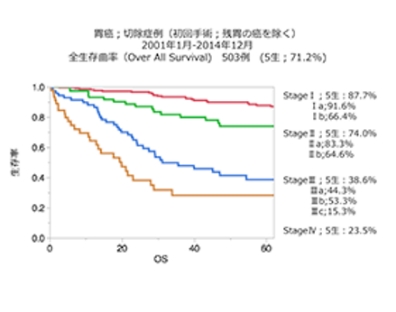
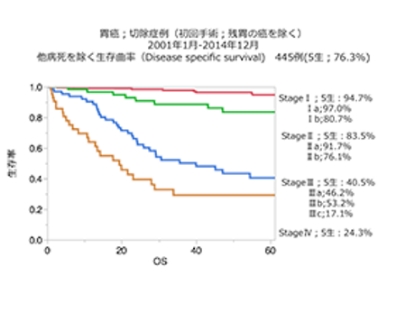
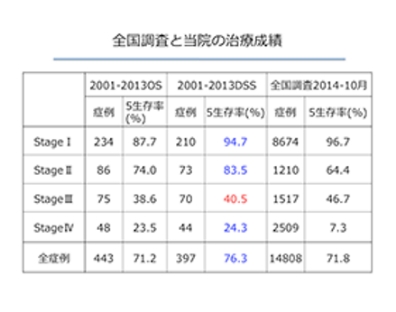
治療成績は5年生存率で判断します。手術治療を受けた5年後の生存している割合を計算したものです。全生存率とは胃がん以外でなくなった方も含むものです。たとえば突然の交通事故や心筋梗塞や脳卒中で亡くなった場合も含みます。疾患特異的生存率とは、そのような胃がん以外の死亡を差し引いた胃がんだけの治療成績となります。全国統計と比較するとStageⅡ、Ⅳの治療成績は良好な結果となっています(図1、2、3)。また他病死(胃がん以外で亡くなる)の割合がやや多い傾向がありますが、これは手術時の年齢が高齢化に伴い上昇していることによる併存疾患をお持ちの方が多いことが考えられます。



高度専門医療:
肥満症に対する腹腔鏡下胃スリーブ状切除術
肥満症に対する腹腔鏡下胃スリーブ状切除術
一般的にbodymassindex(BMI=体重(kg)÷身長(m)÷身長(m))が25以上では、肥満と位置付けられています。さらにBMIが35を超えるような場合には、高度肥満と定義されます。また肥満かつ高血圧症や糖尿病などの疾患を合併している場合を肥満症といいます。肥満外科治療はもともとこのような高度肥満症に対して行われてきましたが、近年肥満に合併する高脂血症や糖尿病に対しても改善効果が期待できることがわかってきました。
高度肥満症に対する減量を目的とした外科治療は長期的に減量を維持でき、肥満関連健康障害の改善にも効果が良好であることが示されています。減量治療において、減量手術だけでは術後リバウンドなどの問題から、食事療法や理学療法によりきちんと減量効果が得られていることが重要となります。そのため我々の施設では第1内科、第2外科、精神科、麻酔科、栄養士、理学療法士といった多職種によって構成される肥満治療チームを結成し、一人一人の患者にあった治療法を検討しています。
高度肥満症に対する減量を目的とした外科治療は長期的に減量を維持でき、肥満関連健康障害の改善にも効果が良好であることが示されています。減量治療において、減量手術だけでは術後リバウンドなどの問題から、食事療法や理学療法によりきちんと減量効果が得られていることが重要となります。そのため我々の施設では第1内科、第2外科、精神科、麻酔科、栄養士、理学療法士といった多職種によって構成される肥満治療チームを結成し、一人一人の患者にあった治療法を検討しています。
まず第1内科を中心となり6か月以上の食事療法や運動療法を中心とした内科治療による減量を行います。内科治療で改善効果が認められない場合、減量手術の適応が検討されます。対象となる症例での手術においては、術中の呼吸、循環管理が困難な場合があり、また術中体位の影響により褥瘡や神経圧迫などのトラブルも、通常の手術より高頻度に起こることが予想されます。そのため術前には麻酔科や手術部看護師やWOCナースとともに、手術シミュレーションを入念に行います。また場合によって患者自身に実際に手術台にあらかじめ乗ってもらい、手術体位に無理がないかなどを確認することで、これらのトラブルが起こることを極力回避できるように心がけています。手術では胃を図に示すようにスリーブ状に切除し(写真5、6、7)、胃内容量が約100mlになるように小さくします。手術は2-3時間程度で終了し、出血はほとんどありません。


術後は集中治療室に入室しますが、可能であれば集中治療室で離床を開始します。さらに術後1日目から水分摂取、術後2日目から流動食を開始します。早ければ術後約1週間での退院もしくは内科での入院治療継続となります。退院後外来でもこまめな栄養指導や理学療法を継続されます。減量手術は減量のゴールではなく、減量治療のなかの一手段であり、退院後もさらに食事療法や運動療法を継続していくことが重要です。そのために多職種が介入した細やかなサポート体制を整えています。